|
Weniger Hypoglykämien verspricht das erste langwirksame Insulinanalogon HOE 901 |
|
|
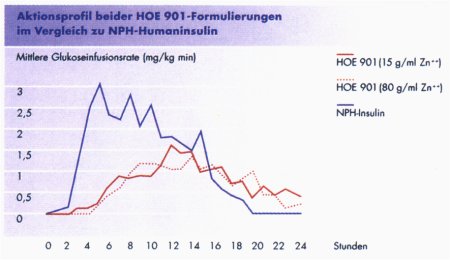
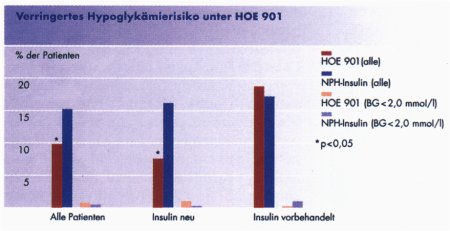
Zuverlässige Basis-Bolus-Therapie für Typ 1 und 2 DiabetikerWeniger Hypoglykämien verspricht das erste langwirksame Insulinanalogon HOE 901Ein ideales Basisinsulin sollte flache, aber gleichmäßige Wirkstoffspiegel erzielen. Am besten über 24 Stunden. Die üblicherweise eingesetzten NPH-Insuline erfüllen diese Forderung nur ungenügend", meint Professor Dr. Manfred Dreyer, Hamburg. Deshalb wird die Einführung des ersten langwirksamen Insulinanalogons HOE 901, eine Neuentwicklung von Hoechst Marion Roussel, mit Spannung erwartet. Denn das neue Insulinderivat zeigt nach einmaliger Applikation ein flaches peakfreies Wirkprofil, das über 24 Stunden eine zuverlässige basale Insulinversorgung bietet. Was klinisch von der neuen Substanz zu erwarten ist, diskutierten Experten auf der 34. Jahrestagung der Deutschen Diabetes Gesellschaft in Frankfurt. Das Wichtigste gleich vorweg: HOE 901 führt seltener zu Hypoglykämien als Vergleichspräparate. Das war ein deutliches Ergebnis der klinischen Studien der Phase III, in die weltweit über 3229 Patienten einbezogen waren - und eigentlich auch theoretisch zu erwarten. Denn kein anderes Insulin bietet so gleichmäßige Plasmaspiegel, über 24 Stunden, ohne Wirkstoffspitzen. Daß solch ein Insulinpräparat gebraucht wird, steht für Professor Dr. Werner A. Scherbaum, vom Diabetes-Forschungsinstitut in Düsseldorf außer Frage. Hatten früher die Patienten häufig das Problem der unzureichenden Basal-Insulin-Substitution in den frühen Morgenstunden, so beschert die vermehrte Anwendung kurzwirksamer Insuline dem Patienten jetzt sogar Lücken über den Tag. Das kann auch mit der bisherigen Basal-Insulin-Substitution, die in Deutschland klassischer Weise mit NPH-Insulin erfolgt, nicht zufriedenstellend gelöst werden'', ergänzte Professor Dr. Manfred Dreyer, Krankenhaus Bethanien in Hamburg. Denn die bisherigen NPH-Insuline sind immer noch zu kurz wirksam und haben ein ausgeprägtes Wirkungsmaximum (siehe Abb. l).
Mehr Sicherheit durch EinmalgabeBei NPH-Insulin sind die Wirkstoffspitzen um so prominenter ausgeprägt, je höher
die verabreichte Einzeldosis ist. Deshalb lassen es viele Therapeuten in mehreren Tagesdosen spritzen. ,,Allerdings
kommt dann der Patient auf 7 bis 8 Injektionen pro Tag", gab Professor Dreyer zu Bedenken. Das ist auf Dauer
nicht nur eine sehr hohe Belastung des Diabetikers, sondern erhöht erfahrungsgemäß auch die Fehlerquote
jeder Injektion. Denn Applikationsfehler sind nach einer Untersuchung am Diabeteszen
Klinisch erfolgreichDas neue Insulinderivat HOE 901 ist für eine intensive Insulintherapie nach dem Prinzip
des Basis-Bolus-Konzeptes sehr viel besser geeignet als NPH-Insulin, meint Dr. Eberhard Draeger, Bridgewater, USA.
So zeigen Vergleichsstudien bei 1738 Patienten mit Typ l Diabetes, eine äquivalente Blutzuckerkontrolle bei
geringerer
Insgesamt verspricht das neue Insulinanalogon eine
bessere und zuverlässigere Therapie des Diabetes mellitus mit verringertem Hypoglykämierisiko"; meint Dr. Eberhard Draeger, Bridgewater, USA.
|
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|
Auch für Typ 2 Diabetiker geeignetAber auch bei vielen Typ 2 Diabetikern ist eine basale Insulinversorgung sinnvoll, entweder
mit oralen Antidiabetika kombiniert oder mit wahlweise auch mit kurzwirksamen Insulinen. Denn aus den Ergebnissen
der Langzeitstudie UKPDS (United Kingdom Prospective Diabetes Study) geht deutlich hervor, daß die Insulintherapie
bei Typ 2 Diabetikern nicht allzu lange hinausgezögert werden sollte.,,
Professor Dr. Manfred Dreyer: Die Phobie vor Insulininjektionen stammt aus der Zeit als die Insulinnadeln noch stumpf
und dick waren und ausgekochtwerden mußten. - Heute ist die Injektion nahezu schmerzfrei."
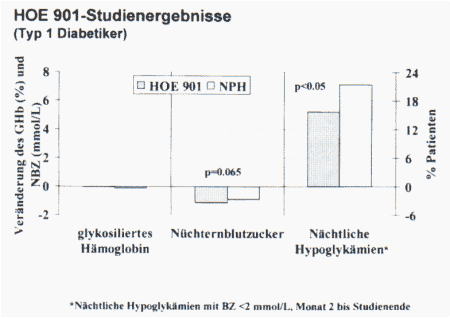
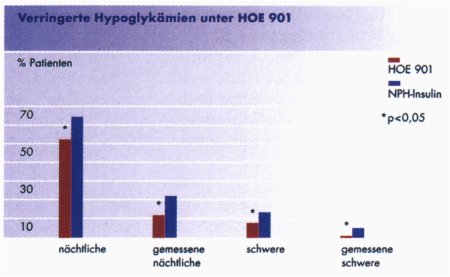
In beiden Studien verbesserten sich nach 28 bzw. 20wöchiger Therapiedauer die Nüchternglukose- und HbA1c-Werte nahezu gleichwertig. Der Hauptunterschied lag in der Zahl nächtlicher Hypoglykämien, die unter dem neuen Insulinanalogon HOE 901 niedriger lagen", erläuterte Dr. Park (siehe Abb.5) In Kombination mit oralen Antidiabetika stieg das Körpergewicht gleichermaßen geringfügig an. Im Vergleich der Insulingruppen fiel die Zunahme unter HOE 901 jedoch geringer aus als in der NPH-Gruppe. Das neue Insulinanalogon wird im Jahr 2000 erwartet. Die Zulassung wurde für Typ l und 2 in Europa und USA beantragt. |
|
|
|
|
|
|
|
|
|
||||||||||||
|
HOE 901: Eine erfolgreiche Entwicklung |
|
|
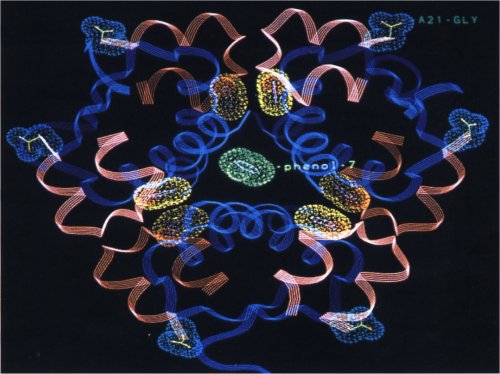
Verzögerungsprinzipien bei InsulinenHOE 901: Eine erfolgreiche EntwicklungSelten war die Entwicklung eines Arzneimittels so spannend wie die gezielte Suche nach dem langwirksamen Insulinanalogon HOE 901. Auch der Zufall kam uns zu Hilfe", räumte Professor Dr. Rolf Hilgenfeld bescheiden ein. Denn letzten Endes zeigte die Substanz willkommene Besonderheiten, die man kaum zu hoffen wagte. Was Glück und was Planung war, erläuterte der Jenaer Grundlagenforscher auf der 34. Jahrestagung der Deutschen Diabetes Gesellschaft in Frankfurt. Die präklinischen Ergebnisse stellte Dr. Gerhard Seipke aus der HMR Forschung vor.
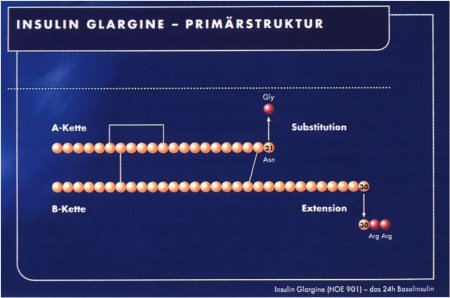
Herkömmliche VerzögerungsprinzipienDieses bekannte Dilemma versuchte man bis- Herkömmliche her durch verschiedene galenische Tricks in Verzögerungs -den Griff zu bekommen. So verzögert der Zu- prinzipien satz phenolischer Konservierungsstoffe wie m-Cresol, Methylparaben oder Phenol die Freisetzung des Insulins. Denn diese Phenole binden spezifisch an bestimmte Stellen des Insulinhexamers und stabilisieren damit das Molekülpaket. Das verlängert die Wirkungsdauer. ,,Dieser Effekt wurde schon früh beobachtet, doch erst seit der Kristallstrukturaufklärung wissen wir, daß es sich um spezifische Bindungen handelt", erläuterte Prof. Hilgenfeld. Ein ganz anderer Mechanismus steckt hinter der Verlängerung der Insulinwirkung durch Protamin. Es ist ein stark basisches Peptid, das sich mit dem ,,sauer'' reagierenden Insulin verbindet. Nach der subkutanen Injektion bilden sich dann in Anwesenheit von Zinkionen im neutralen pH-Bereich des Fettgewebes Präzipitate, die den Verzögerungseffekt bedingen. Es ist das Prinzip der heute am häufigsten verwandten Verzögenmgsinsuline, den NPH-Insulinen (Neutral-Protamin-Hagedorn). NPH-Insuline sind Suspensionen, die aufgeschüttelt werden müssen und deren Wirkung sehr oft hohen Schwankungen unterliegt. "Das ist keineswegs zufriedenstellend", folgerte Professor Hilgenfeld, Wir brauchen Insuline, die eine gut reproduzierbare Wirkung ohne Zusatz von Protamin oder hohen Zinkkonzentrationen erreichen". Und dieser Aufgabe stellten sich die Forscher schon Anfang der 90er Jahre. Die damals zusammen mit Hoechst gegründete Projektgruppe setzte sich das Ziel, eine Wirkungsverzögerung durch Modifikation des Insulinmoleküls zu erreichen. Das heißt: durch gentechnischen Austausch einzelner Aminosäuren im Insulinmolekül sollte die Pharmakokinetik des Pankreashormons verbessert werden. Dazu wurde zunächst die B-Kette des Insulins am Carboxylende um ein Argininmolekül verlängert. "Wir wählten dafür Arginin, weil es auch im Proinsulin vorkommt und dem Körper gut bekannt ist", erläuterte der Jenaer Forscher. Das schließt unerwünschte Immunreaktionen weitgehend aus. Die Wahl war gut. Allein durch die Verknüpfung mit Arginin konnte eine Verlängerung der Wirkdauer um etwa 2 Stunden erzielt werden. Das spornte die Forscher an, noch ein zweites Arginin anzuhängen. Doch damit waren wir praktisch schon über unser Ziel hinausgeschossen'', gab Hilgenfeld lachend zu. Denn mit dieser zweiten Modifikation war das Insulinpaket so kompakt, daß sich die Kristalle unter der Haut kaum noch auflösten. Wie elektronenmikroskopische Aufnahmen zeigten, lag dies an einer starken Wechselwirkung mit dem endständigen Asparagin der A-Kette. |
|
|
|
Schritt für Schritt zum ErfolgDoch die Projektgruppe gab nicht auf: Ein Austausch von Asparagin gegen Glycin am Ende der A-Kette hob die unerwünschte Wechselwirkung zwischen den beiden Aminosäuren wiederum auf. Jetzt waren die Hexamere wieder lockerer gepackt, so daß Wassereinlagerungen eine ausreichende Dissoziation der Insulinmonomere erlaubten. Damit war es gelungen, aus dem natürlichen Pankreashormon ein beinahe ideales, langwirkendes Insulin zu machen: HOE 901", betonte Prof. Hilgenfeld. (siehe Abb. 7) Denn pharmakokinetische Untersuchungen zeigten nun ein Insulinmolekül, das über 24 Stunden eine gleichmäßig blutzuckersenkende Wirkung aufweist.
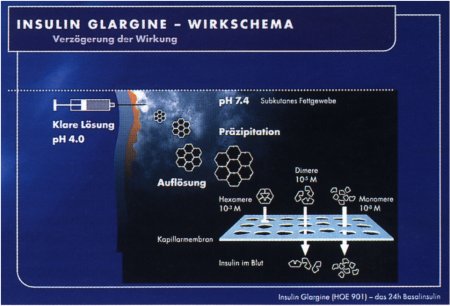
Hohes Sicherheitsprofil Für die weitere Entwicklung von HOE901 zum Arzneimittel übernahm die Arbeitsgruppe von Dr. Gerhard Seipke bei Hoechst Marion Roussel die Substanz. In umfangreichen pharmakologisch-toxikologischen Untersuchungen wurde das Insulinanalogon auf,, Herz und Nieren" getestet. Nach allen bisherigen Untersuchungen hat HOE 901 ein ausgesprochen hohes Sicherheitsprofil. Es ergaben sich keinerlei Hinweise auf substanzspezifische Nebenwirkungen, weder mutagen, noch kanzerogen oder kardiovaskulär. "HOE 901 ist in saurer Lösung stabil, so daß dem Patienten eine klare Lösung zur Verfügung steht. Ein Durchmischen vor der Injektion entfällt somit", betonte der Wissenschaftler. Nach subkutaner Injektion bildet das Insulinanalogon ein Depot aus Kristallen, weshalb es nur verzögert in den Blutkreislauf aufgenommen wird. Denn nur Monomere sind in der Lage, die Kapillarmembran zu passieren (siehe Abb. 8). Ausschlaggebend für die verlängerte Wirkung von HOE 901 sind aber ganz offensichtlich zusätzliche strukturelle Faktoren, für die sich Hinweise aus der Kristallstrukturanalyse ergeben, denn zahlreiche andere Analoga, die eine ähnlich verminderte Löslichkeit haben, weisen trotzdem keine annähernd vergleichbare Depoteigenschaft auf. Dies konnte auch in ersten klinischen Studien bestätigt werden. Ein euglykämischer Clamp-Test an gesunden Probanden zeigte im Vergleich zu humanem NPH-Insulin ein signifikant flacheres Profil und verlängerte Wirkdauer (Abb. l). Dr. Ellen Jahn |
|
|
|
|
|
|
|
|
|
|
Weitere Informationen zu Lantus (HOE901) |
|
|
|
|